Факты и наблюдения. Изменения наблюдаются на всех этапах. И так в большинстве случаев отмечается сгущение крови, по результатам анализов, решение- прием антикоагулянтов. Во время операции площадь предполагаемого кожного иссекаемого лоскута уменьшена на 10-15 %, чтобы не было экстремального натяжения и краевого некроза. В послеоперационном периоде отеки стали более продолжительными, для их устранения назначали лимфодренажные процедуры и препараты.
Месяц: Декабрь 2021
Подтяжка лица
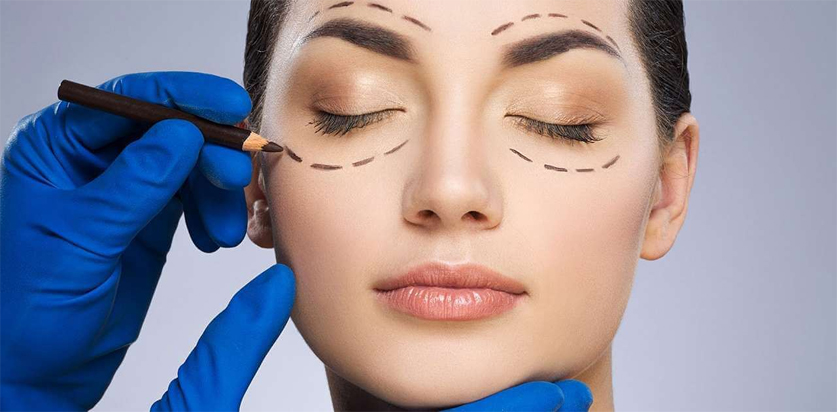
Блефаропластика
Блефаропластика – пластическая операция по коррекции век. Необходимость ее проведения возникает, как правило, в результате увядания кожи, потери упругости и эластичности. Это приводит к разрастанию периорбитальной жировой клетчатки и впоследствии к формированию грыж в области век. Также пластика эффективна при нависании верхнего века над глазным яблоком или в уголках глаз. Одной из распространенных проблем у женщин после 30 лет становится провисание кожи век, так называемые «мешки» под глазами. Блефаропластика успешно решает все эти проблемы.
Операционное вмешательство в области глаз требует высокого профессионализма и опытности от врача. Нежелательное повреждение мягкотканных структур может привести к серьезным осложнениям и неэстетичному внешнему виду. В нашей клинике работают высококвалифицированные специалисты с большим практическим опытом в сфере пластической хирургии. Современное оснащение клиники, использование проверенных препаратов облегчают работу врача и позволяют ускорить восстановительный период.

Показания к блефаропластике
— избытки кожи в области верхних/нижних век;
— опущение уголков глаз;
— «азиатское» веко;
— «мешки» под глазами;
— синдром «усталого взгляда»;
— морщины в области верхних/нижних век;
— нависание верхнего века над глазным яблоком.
Виды блефаропластики
Различают несколько видов пластики век:
Классическая (верхняя) блефаропластика
Разрез мягких тканей производится в естественной складке на верхнем веке, в подресничной зоне. Врач натягивает кожу, удаляет жировые грыжи, излишки кожного покрова и накладывает швы.
Трансконъюнктивальная (нижняя) блефаропластика
Доступ к жировой клетчатке осуществляется благодаря надрезу нижнего свода конъюнктивы. Шовный материал не накладывается. Конъюктивальная оболочка слипается и заживает самостоятельно в течение нескольких дней. Данная операция эффективна для молодых пациентов, у которых дефекты в области век вызваны генетическим фактором, а не возрастными изменениями.
Комплексная (круговая) блефаропластика
Манипуляции выполняются одномоментно на верхнем и нижнем веках. Она может сочетаться с другими пластическими операциями на лице.
Лечение переломов
Оперативное и консервативное лечение переломов, их последствий, деформаций
Переломом называют полное или частичное нарушение целостности кости, полученное в результате механического воздействия или на фоне патологий костной ткани. При переломах повреждаются не только кости, но и прилегающие к ним мягкие ткани. Согласно статистике, врачам чаще всего приходится иметь дело с повреждениями конечностей и рёбер, реже – позвоночника и костей черепа. В результате нарушается подвижность костно-мышечной системы, человек ограничен в своих возможностях. В некоторых случаях переломы становятся причиной инвалидности. Именно поэтому важно своевременно диагностировать повреждение и незамедлительно приступить к его лечению.

Распространённые виды переломов
В зависимости от причины различают два вида переломов:
— травматические, полученные в результате различных травмирующих факторов (ДТП, падение, производственная или бытовая травма);
— патологические, возникающие при незначительном воздействии (например, при смене положения тела, подъёме тяжёлого предмета).
Причиной патологических переломов является снижение механической прочности костей, спровоцированное остеопорозом, костным туберкулёзом, злокачественными опухолями.
По степени смещения костных отломков различают:
— переломы без смещения;
— переломы со смещением (по длине, по ширине, по периферии, под углом, с расхождением отломков).
По степени повреждения прилегающих мягких тканей перелом может быть открытым или закрытым.
По форме, направлению и линии различают:
— поперечные переломы, при которых изгиб повреждения перпендикулярен кости;
— косые, образующие с осью кости острый угол; продольные, параллельные оси кости;
— винтовые со сдвинутыми по кругу отломками;
— клинообразные, при которых отломки вошли друг в друга;
— вколоченные без вхождения отломков друг в друга;
— компрессионные, при которых образуется большое количество небольших осколков.
Симптомы перелома:
— острая или ноющая боль;
— отёк в области повреждения;
— деформация сломанной конечности;
— судороги, покалывание или онемение;
— редко – травматический шок.
Первичный прием
Медицинскую помощь при переломах необходимо оказать как можно скорее. Сначала снимают болевой шок, затем останавливают кровотечение и обрабатывают повреждение с целью предотвращения инфицирования. После оказания первой помощи производится диагностика, выполняется сопоставление отломков (смещение) и фиксация места перелома. Смещение отломков называется репозицией, она может быть открытой (предполагающей хирургическое вмешательство и последующую фиксацию костей) или закрытой (отломки сопоставляются мануально или при помощи специальных аппаратов).
Анализы и диагностика
Диагностикой переломов занимается врач-травматолог. Основной метод – рентгенография в двух проекциях. Иногда используются рентгеновская компьютерная томография (РКТ), магнитно-резонансная томография (МРТ), ультразвуковое исследование (УЗИ).
Лечение
Основная задача при переломах – восстановление анатомической целостности и функциональности повреждённых органов. При закрытых переломах применяется иммобилизация – обездвиживание повреждённого участка при помощи гипсовых повязок. Для сокращения времени восстановления костные отломки соединяются пластинами, штифтами, винтами.
Медикаментозная терапия позволяет исключить развитие осложнений. Пациентам назначаются нестероидные противовоспалительные препараты, анальгетики, антикоагулянты, антибиотики. Для снижения травматического отёка и болевого синдрома, а также для улучшения кровообращения в зоне перелома проводятся физиотерапевтические процедуры.
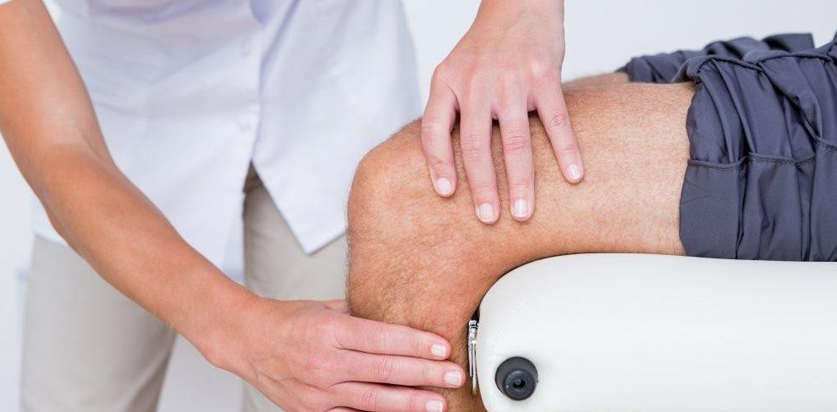
Лечение артрозов
Лечение артрозов крупных суставов, остеохондроза и грыж позвоночника и др.
Дегенеративные заболевания крупных суставов представлены следующими нозологиями:
— коксартроз
— артроз тазобедренного сустава
— гонартроз артроз коленного сустава
— артроз голеностопного сустава
— артроз плечевого сустава
— артроз локтевого сустава
— артроз голеностопного сустава
Причины возникновения этого заболевания различны: оно может развиться как после перенесенной травмы сустава, так и в результате воздействия неблагоприятных факторов окружающей среды, физических перегрузок, повышенного веса, малоподвижного образа жизни. Более редкими причинами являются инфекционные заболевания с поражением суставов, а также аутоиммунные заболевания, такие, как ревматоидный артрит, системная красная волчанка.

Заболевание развивается постепенно, и приводит со временем к нарушению функции ходьбы, ограничению подвижности пациента, вынуждает его постоянно использовать обезболивающие препараты, средства дополнительной опоры- трость или костыли, если речь идет о суставах нижних конечностей. Поражения плечевого и локтевого суставов более редки, но также могут приводить к инвалидизации и к ограничению профессиональной деятельности.
Достаточно часто страдают молодые люди в возрасте 30-40 лет, хотя наиболее подвержены, и составляют основную нозологическую группу лица пожилого и старческого возраста.
Внешне заболевание проявляется болью, ограничением движений в пораженном суставе, сначала в крайних положениях и при значительной нагрузке а в дальнейшем, при прогрессировании, боль может возникать при минимальных нагрузках и даже в покое.
Лечение дегенеративных заболеваний крупных суставов зависит от степени изменений в произошедших в них. В начальных стадиях проводится курсовое лечение, включающее в себя НПВП, Витаминотерапию. ЛФК, ФТЛ, санаторно курортное лечение. В случае тяжело протекающих обострений с выраженным болевым синдромом проводятся медикаментозные блокады суставов. При значительном ограничении функции сустава основным методом лечения является хирургический: как правило это операция по замене сустава – эндопротезирование. За последние 15-20 лет в нашей стране накоплен большой опыт таких операций, у некоторых хирургов он сопоставим с ведущими зарубежными коллегами. Эндопротезирование коленных и тазобедренных суставов позволяет вернуть подвижность больным суставам, избавиться от боли и вернуться к полноценной жизни. По существующим на сегодняшний день методикам лечения «Fast track» или «Rapid recovery» пациенты начинают ходить с первого- второго дня после операции и проводят в стационаре не более недели. Немного сложнее выглядит ситуация с голеностопными, плечевыми и локтевыми суставами- опыт их замены пока гораздо меньше, чем в сравнении с тазобедренными и коленными, но существующие методики также позволяют добиваться хороших результатов лечения.
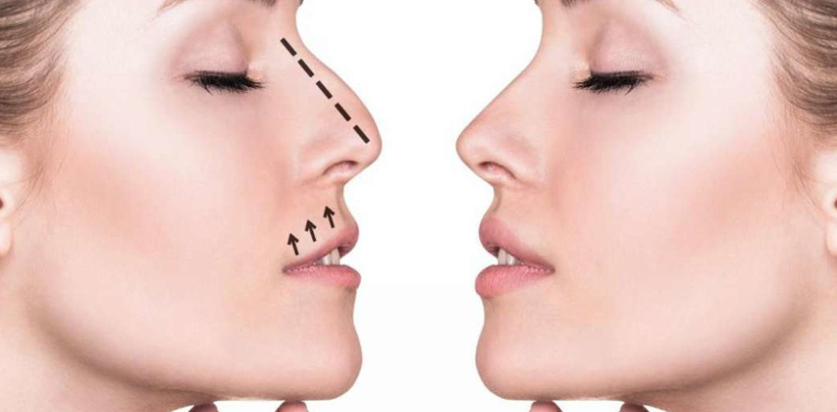
Ринопластика
Ринопластика – пластическая операция, направленная на хирургическое изменение формы, размера носа, а также коррекцию прочих врожденных или приобретенных патологий и эстетических недостатков.
Нос у человека является оптическим центром всего лица, и неправильная его форма, размер искажает внешний вид и изменяет пропорции лица. Кроме того, нередко из-за этого дефекта возникают трудности с дыханием, появляется храп, повышается вероятность воспалительных заболеваний дыхательной системы. Поэтому ринопластика носа выполняется не только с эстетической, но и с функциональной целью. Обратившись в нашу клинику, вы можете полностью довериться профессиональным хирургам, которые качественно и быстро проводят даже сложные реконструкции.
Самыми распространенными проблемами, с которыми пациенты обращаются к пластическим хирургам по ринопластике, являются:
затрудненное дыхание;
— горбинка на носу;
— седловидная форма носа;
— утолщенный кончик носа;
— искривление носовой перегородки;
— эффект «орлиного клюва»;
— крупные ноздри;
— асимметрия кончика и крыльев;
— непропорциональные по отношению к лицу размер и форма носа.
При изменении формы носа важно не нарушить общие черты лица, специальная программа компьютерного моделирования поможет врачу и пациенту представить желаемый результат, смоделировать наиболее подходящую длину, ширину носа.

Операция по ринопластике
Операция по ринопластике выполняется, как правило, под общей анестезией. Продолжительность операции зависит от сложности и объема работы, в среднем составляет 1-2 часа. Технические приемы подбирает хирург индивидуально в зависимости от эстетической проблемы и структурных особенностей носа. Различают открытую и закрытую (эндоназальную) ринопластику.
Закрытая (эндоназальная) ринопластика
В нашей клинике мы применяем только закрытую методику – хирургические манипуляции проводятся внутри носовой полости через небольшие разрезы на слизистой. На сегодняшний день эндоназальная ринопластика является самой малотравматичной методикой эстетической коррекции формы носа и не оставляет внешних послеоперационных рубцов.
Закрытая ринопластика – без следа от операции!
Закрытая ринопластика – самый современный метод малоинвазивной коррекции формы и размеров носа, проводимой через внутреннюю полость, не затрагивая внешних кожных покровов и не оставляя внешних послеоперационных рубцов.
Использование эндоскопической ассистенции – при необходимости внутриполостные хирургические манипуляции осуществляются под контролем высокоточного видео-эндоскопического оборудования.
На сегодняшний день данная методика является самым высокоточным и малотравматичным способом хирургической коррекции носа.
Преимущества эндоскопической пластики:
1. Отсутствие внешнего послеоперационного рубца.
2. Меньший отек тканей.
3. Сокращенная продолжительность операции.
4. Короткий восстановительный период.
5. Минимальная вероятность осложнений.
6. Снижение риска рубцевания тканей.
Проблемы и решения
Горбинка на носу
Для устранения горбинки на носу необходимо проведение ринопластики с удалением определенного количества ткани костной и хрящевой части.
Искривление носовой перегородки
Операция по исправлению носовой перегородки называется септопластикой. Это отолорингологическая операция заключается в удалении деформированных, искривленных участков костно-хрящевого остова.
Коррекция кончика носа
В данном случае хирургом по ринопластике выполняется модификация латеральных хрящей.
Длинный нос
Задача решается путем укорочения передней носовой ости.
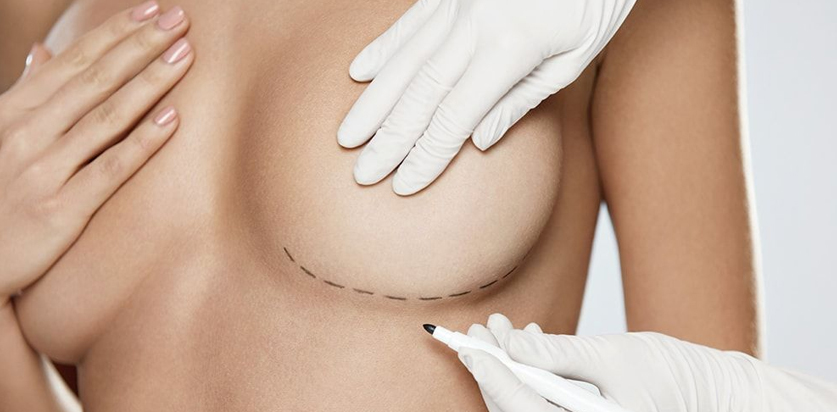
Маммопластика
Пластика груди имеет несколько направлений:
1. Увеличение груди
Увеличение груди рекомендуется девушкам, которые не удовлетворены имеющимся объемом молочных желез. Процедура показана женщинам с недоразвитием молочных желез, а также с птозом (обвисанием) груди. Причиной таких изменений могут быть длительное грудное вскармливание, резкое снижение веса. Операция проводится с использованием имплантатов различной формы (круглые, анатомические). На сегодняшний день технология изготовления эндопротезов ушла далеко вперед, поэтому они не только высококачественные, но и максимально безопасные.
2. Эндопротезирование
Эндопротезирование груди — хирургическая операция, направленная на увеличение груди, коррекцию формы. Основная суть манипуляций сводится к установке специального имплантата. Процедура выполняется по эстетическим или медицинским показаниям (например, после удаления злокачественных опухолей и асимметрии молочных желез).
3. Уменьшение груди
Психологический дискомфорт, закомплексованность может вызвать не только маленькая грудь, но и слишком большая с признаками птоза (обвисшая грудь). Макромастия (гипертрофия молочных желез) обусловлена разрастанием соединительной или жировой тканей. Помимо неэстетичности, чрезмерно развитые молочные железы вызывают заболевания позвоночника (сколиоз, остехондроз и пр.) и суставов. Нередко пациентки жалуются на постоянные боли в спине, шее, ограничение подвижности, нарушение дыхания, одышку, потницу. Незначительное уменьшение груди может отмечаться после проведения гормональной терапии. Радикальным методом решения проблемы является редукционная маммопластика.

4. Исправление асимметрии груди
Выраженная асимметрия может быть обусловлена генетическим фактором, возможно развитие гипертрофии или гипоплазии. В первом случае наблюдается ускоренный рост одной молочной железы, во втором — задержка развития. Различные маммологические заболевания также служат причиной патологического состояния. Выраженные различия возникают при злокачественных и доброкачественных новообразованиях (кисты, фиброаденомы и пр.), гормональных нарушениях. Данные болезни проявляются также в виде болей в груди, появления уплотнения, необычных выделений. Единственным способом восстановить пропорции является пластическая хирургия.
5. Подтяжка (мастопексия)
Подтяжка груди или мастопексия проводится женщинам с выраженным птозом молочных желез. Данный дефект служит серьезной причиной беспокойства, поскольку обвисшая грудь выглядит непривлекательно и неестественно. Коррекция осуществляется только хирургическим путем, использование других методик не даст желаемых результатов.
6. Восстановление удаленной или поврежденной груди (реконструктивная пластика)
Реконструктивная пластика груди проводится с целью восстановления прежних эстетичных форм. Молочные железы выполняют не только функцию вскармливания, также они формируют нормальные пропорции женского тела. Необходимость выполнения мастэктомии (удалении железы) обусловлена различными маммологическими заболеваниями: рак, гнойный мастит, фиброаденоматоз, многочисленные кисты и пр.
7. Удаление грудных имплантов
Если вид Вашего бюста перестал Вас устраивать, то Вы всегда можете удалить Ваши имплантаты! Основной причиной проведения такой операции является желание пациента, но помимо этого есть и медицинские показания, такие как: — желание вернуть натуральную форму груди, — нарушение целостности грудного имплантата, — капсулярная контрактура, — ротация имплантата (анатомического), — воспаление в области молочных желез, — аутоимунная реакция (так называемая “болезнь имплантатов”).
Показания:
В большинстве случаев коррекционную процедуру выполняют по следующим показаниям:
1. Врожденные патологии молочных желез (недоразвитие, разная грудь, коническая грудь).
2. Опущение (маммотоптоз) после беременности и родов, кормления, резкого снижения веса (обвисшая грудь).
3. Несимметричная форма вследствие заболеваний позвоночника, травмы.
4. Большие молочные железы, вызывающая сутулость, боли в спине.
5. Ампутация молочной железы, например, при онкологическом заболевании.
6. Эстетическая неудовлетворенность собственным телом.
Противопоказания:
1. Нарушение свертываемости крови.
2. Злокачественные опухоли.
3. Сахарный диабет.
4. Ожирение.
5. Серьезные патологии сердечно-сосудистой, дыхательной системы.
6. Воспалительные процессы, а также инфекционные заболевания в стадии обострения.
7. Беременность и лактация.
8. Возраст до 18 лет.
Абдоминопластика
Зачем нужна абдоминопластика живота?
В зоне живота, как правило, происходит чрезмерное скопление кожно-жировой клетчатки (так называемый «фартук») и кожи. Данные деформации возникают после беременности, в результате резких колебаний веса, снижения эластичности кожи, длительного нарушения режима питания, гормональных сбоев. Независимо от этиологического фактора отвисший живот доставляет огромный дискомфорт и становится причиной закомплексованности.
Изменения в области живота, вызванные диастазом мышц, растяжением кожи или излишними жировыми отложениями трудно устранимы. Если изменение Вашей диеты и усиление фитнес-режима не дали ожидаемого эффекта, то абдоминопластика или подтяжка живота является самым результативным вариантом для изменения данной области.

Виды абдоминопластики
По технике выполнения выделяют несколько разновидностей абдоминопластики:
— Классическая: включает в себя иссечение кожи и укрепление мышечно-апоневротического каркаса
— Миниабдоминопластика: удаление небольшого объема ткани в нижней части живота.
Показания к проведению абдоминопластики:
— жировые отложения в области живота;
— дряблость кожи (обвисший живот), например, после родов, липосакции;
— слабый мышечно-апоневротический каркас передней брюшной стенки, грыжи;
— рубцовые деформации.
Противопоказания:
— сахарный диабет; патологии щитовидной железы;
— повышенное артериальное давление;
— злокачественные опухоли;
— инфекционные болезни.
Отопластика
Отопластика представляет собой ряд хирургических манипуляций, направленных на устранение лопоухости, коррекцию формы ушных раковин и пр. Данная операция особенно востребована у детей и подростков. Этот эстетический дефект обычно является поводом для насмешек среди сверстников, причиной закомплексованности, поэтому родители стараются в раннем возрасте предупредить неприятную проблему. К операции следует прибегать не ранее возраста 6 -7 лет, к этому времени заканчивается формирование ушного хряща.

Показания к отопластике
Пластическая операция по отопластике выполняется для исправления следующих дефектов:
— Оттопыренные уши (проводится устранение лопоухости).
— Макротия.
— Раздвоение мочки (пластика мочек).
— Асимметрия ушных раковин.
— Остроконечная раковина.
— Уши с выступом по краю (ухо Дарвина).
— Свернутое ухо.
— Отсутствие ушной раковины.
Большинство патологий носят врожденный характер, передаются генетически, некоторые деформации возникают вследствие механических повреждений и травм. Операция по пластике ушей позволяет привести форму уха к желаемому результату.
Подготовка к операции
Пациент должен вылечить простудные заболевания, если таковые имеются. Необходимо вылечить все патологии воспалительного характера. Пациент проходит стандартные диагностические исследования, проверяется наличие аллергической реакции на лекарства. За 2-3 недели до операции прекращается прием гормонов, препаратов, влияющих на свертываемость крови.
Фейслифтинг
Подтяжка лица – это эстетическая операция, направленная на восстановление идеальных контуров лица и шеи, омоложение внешности и устранение морщин. Данная операция обычно показана женщинам и мужчинам после 40 лет. При некоторых особенностях строения лица к хирургическому омоложению прибегают и в более раннем возрасте, например, при низком расположении подъязычной кости, недоразвитом подбородке, суженной нижней челюсти.
Подтяжка лица позволяет решить множество эстетических проблем, обусловленных возрастными изменениями кожи. В первую очередь, процедура эффективна для устранения птоза (опущения) мягких тканей в средней трети лица, под подбородком, по линии контура нижней челюсти. Подтяжка лица проводится для уменьшения дряблости кожи в области шеи, разглаживания крупных складок и морщин, восстановления контуров и овала лица.

Виды подтяжки лица
В зависимости от уровня хирургического вмешательства, выделяют 4 вида подтяжки лица:
Кожный лифтинг
Малотравматичная процедура, при которой подтягиваются и удаляются избытки кожи лица и шеи.
Кожно-мышечный лифтинг – SMAS
В новом положении фиксируют кожу и мышечно-апоневротическую систему лица (SMAS). Данная операция характеризуется более стойким эффектом.
Deep SMAS-лифтинг с эндоскопической ассистенцией
Комплексная пластическая операция, выполняемая в области лица и шеи. Корректируется средняя зона (область щек), формируется угол нижней челюсти, восстанавливается молодой овал лица, выполняется лифтинг шеи. Все хирургические манипуляции проводятся под контролем эндоскопического оборудования, что обеспечивает высокую точность работы хирурга, сохранение нервно-сосудистой сети и предотвращение обширных синяков и гематом после операции.
Эндоскопический лифтинг
Лифтинг молодого лица: профилактика старения в молодом возрасте от 30 до 40-45 лет. Эндоскопический лифтинг – комплекс эндоскопических техник, которые позволяют скорректировать первичные признаки старения и провести профилактику дальнейшего птоза тканей, замедлив процесс старения вашего лица на долгие годы. Проводится через микро-проколы с использованием высокоточного видео-эндоскопического оборудования, что позволяет достичь максимального эстетического эффекта без видимых следов от операции. Выделяют лифтинг верхней, средней и нижней трети лица.